
Перша міська клінічна лікарня Полтави – наразі єдиний заклад в області, визнаний центром трансплантації. Як трансплантологія розвивається в Україні та зокрема в Полтавській області, читайте в нашому матеріалі.
У 2019 році в Міністерство охорони здоров’я прийшла нова команда, яка законодавчо врегулювала в Україні створення системи трансплантації. Про це «Полтавській думці» розповіла трансплант-координаторка Першої міської клінічної лікарні Полтави Галія Мустафіна.
Раніше операції з трансплантації українцям проводили за кордоном, але вони були надзвичайно дорогими.
– Якщо за кошти держави відправляти українця за програмою в іншу країну, треба платити за нього дуже великі кошти. За суму, яку витрачали на одного такого відправленого реципієнта, в Україні можна було прооперувати з десяток людей. Тому нова команда ухвалила рішення, замість платити кошти, наприклад, Білорусі, Туреччині, ми будемо розвивати трансплантацію тут – у своїй країні. І в них вийшло!
Для реципієнта операція з трансплантації в Україні безоплатна, витрати на неї покриває держава.
Трапляються випадки як в Україні, так і в інших країнах, коли люди помирають, не дочекавшись операції, зокрема через малу кількість донорів.
– Але у США та країнах Європи теж колись починали, й порівнюючи аналогічні періоди розвитку, Україна насправді має досить високі темпи впровадження процесу трансплантації, попри те, що в нас у країні війна, – зауважує наша співрозмовниця.
У деяких країнах діє презумпція згоди на посмертне донорство – тобто будь-яка доросла людина, яка померла, може автоматично стати донором, якщо за життя не задокументувала свою відмову. Але в Україні діє презумпція незгоди.
– Якщо людина не дала своєї письмової згоди за життя, яка фіксується в Єдиній державній інформаційній системі трансплантації, то апріорі в Україні вважається, що вона незгодна на вилучення органів. Водночас, якщо за життя людина не підписала заяву про відмову бути донором, лікарі звертаються до родичів померлого пацієнта. І вони ухвалюють рішення щодо донорства органів, – каже трансплант-координаторка.
Але ця процедура може бути досить тривалою: спочатку потрібен час, щоб розшукати родичів, далі треба очікувати на їхнє рішення, а близьким воно дається нелегко.
– Рідні можуть по кілька годин вагатися, думати – як би поставився до цього померлий (потенційний донор), починають обговорювати з іншими, згадувати розмови з людиною, якій констатували смерть мозку. На практиці це займає мінімум пів години, а іноді – кілька годин. І коли навіть дають згоду, до того часу може бути вже пізно, бо серце потенційного донора може зупинитися в будь-який момент.
Тож презумпція згоди працює на користь пацієнтів, що потребують пересадки органів, адже не втрачається дорогоцінний час.
У 2020 році Полтава увійшла до переліку міст, де почали впроваджувати національний пілотний проєкт із трансплантації органів. Перша міська клінічна лікарня Полтави – наразі єдиний заклад в області, визнаний центром трансплантації. Його фахівці мають право пересаджувати нирки. Для цього персонал медзакладу пройшов теоретичне та практичне навчання, а лікарня забезпечила себе необхідним обладнанням для операцій. Вимоги для того, щоб заклад отримав дозвіл на трансплантацію кожного окремого органу, є різними.
Інші медичні заклади області можуть вилучати органи, але не пересаджувати їх, бо для цього потрібна відповідна ліцензія. Лікарі з центрів трансплантації можуть приїжджати до цих лікарень і проводити пересадку органів зі своїм оснащенням і витратними матеріалами за умови, що обладнання операційної придатне для цього.
Так, у Полтавській обласній лікарні імені Скліфосовського у травні та вересні 2023 року здійснили пересадки серця. Але тоді в операційній полтавського медзкладу працювали київські лікарі Інституту серця МОЗ. У першому випадку реципієнтом був 49-річний чоловік із Київщини з дилятаційною кардіоміопатією. У другому випадку донором став пацієнт, який після ДТП потрапив до лікарні у вкрай тяжкому стані – в комі ІІ ступеня. Лікарі в реанімації тиждень боролися за його життя, але все ж у чоловіка сталася смерть головного мозку. Його родичі згодилися на донорство, й органи загиблого пересадили чотирьом людям. Печінку і дві нирки з Полтави привезли в Інститут серця МОЗ України та трансплантували пацієнтам, які перебували в листі очікування.
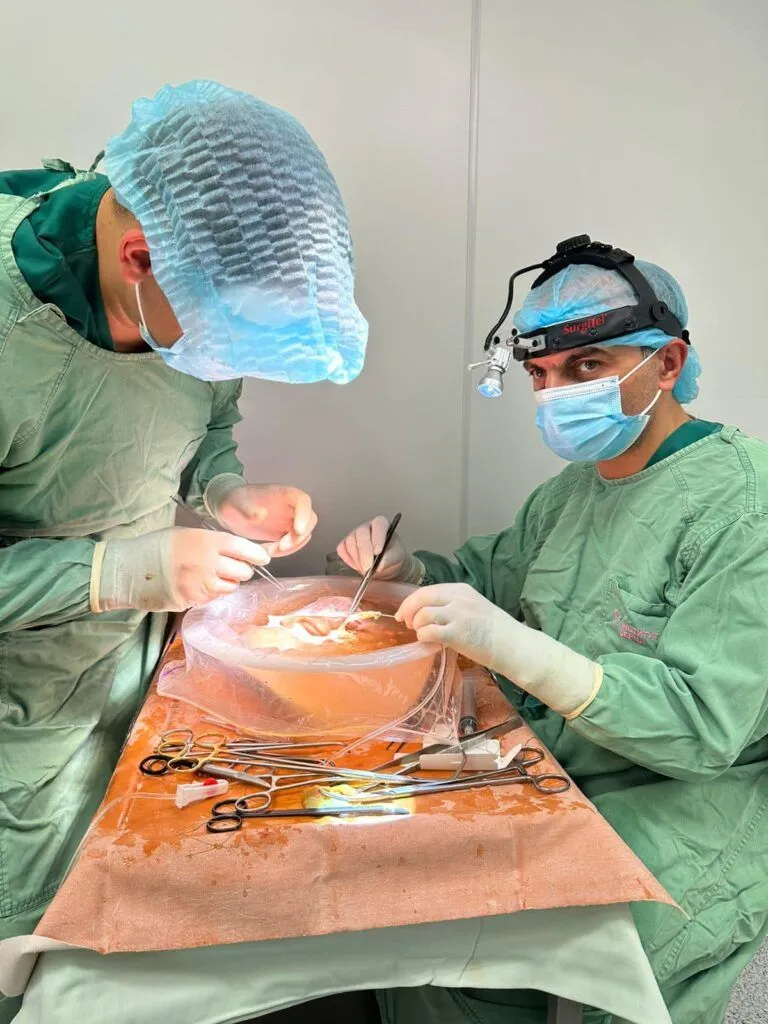
Трансплант-координаторка Першої міської клінічної лікарні Полтави Галія Мустафіна пояснила, чому медзаклад першочергово зосередився саме на трансплантації нирки:
– Нирка – це найбільш затребуваний орган для трансплантації. Це актуально для Полтавської області, в нас дуже багато людей на діалізі, власне, як і всюди. Найбільше людей стоять у чергах в Україні саме на пересадку нирки. Крім того, більш доступне навчання для лікарів, бо все-таки пересадити нирку – це трохи простіше, ніж серце, печінку, легені.
Наразі операцій із трансплантації в Першій міській клінічній лікарні ще не проводили.
– У нас і досі, скільки намагаємося, банально немає донорів, – пояснює Галія Мустафіна. – Якщо й були згоди на вилучення органів, то потенційні донори не підходили (реципієнтам – ред.), тому не доходило до оперативних втручань.
У червні 2021 року в Першій МКЛ Полтави все ж провели вилучення органів у 45-річної жінки, мозок якої помер через тяжкий інсульт. Її син дав згоду на донорство. Але на Полтавщині на той момент не знайшли реципієнтів, яким би підійшли органи, тому їх доставили до Києва. Очільниця громадської організації «Всеукраїнська платформа донорства іDonor» Ірина Заславець повідомила, що печінку та нирку пересадили жінці та чоловіку в Національному інституті хірургії та трансплантології імені Шалімова, а ще одну нирку – 15-річній дівчині Насті з «Охматдиту».
Про вроджену патологію нирок Настя дізналася, коли їй було 9 років. Кілька операцій не змогли усунути проблему зі здоров’ям. В 11 років у важкому стані дівчинка потрапила в лікарню Черкас, а з лютого 2019 року вона жила в «Охматдиті». Тричі на тиждень по кілька годин дитина лежала під апаратом гемодіалізу, який замість нирок, що не працюють, виводив токсини з організму.
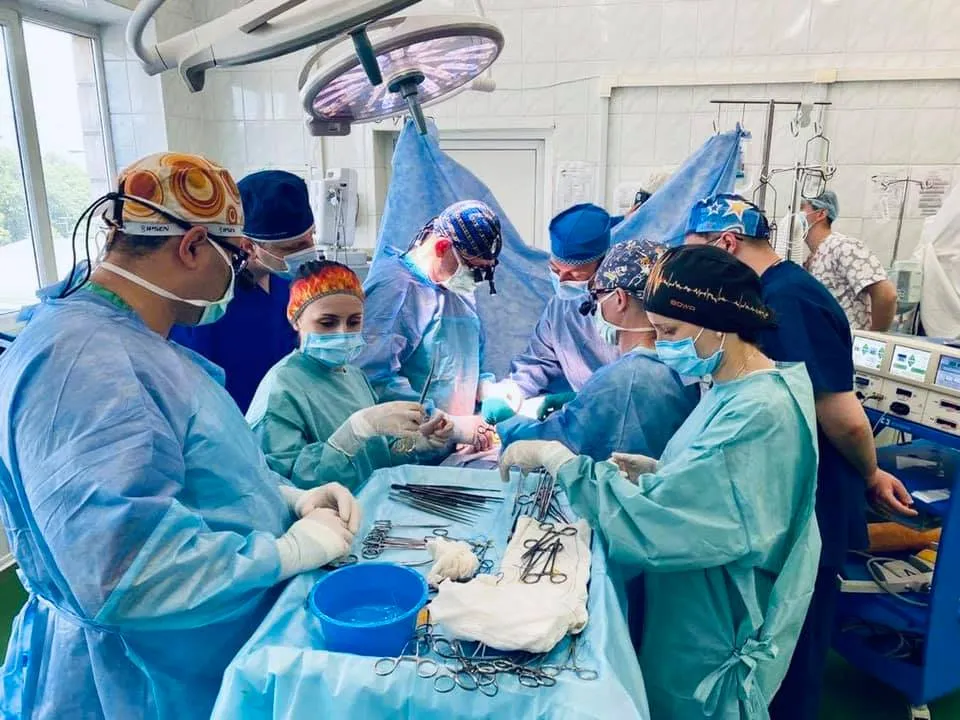
Усі три трансплантації минули вдало. Коли інформація про цей випадок з’явилась у ЗМІ, кілька людей у Полтаві підписали прижиттєву згоду на вилучення органів у разі смерті мозку, каже Галія Мустафіна.
Трансплант-координаторка зазначає, що найчастіше донорами органів стають люди, в яких стався інсульт. Коли в реанімації лікарі підозрюють смерть мозку в пацієнта, який без свідомості перебуває на апараті штучної вентиляції легень, збирається консиліум. І не менш ніж дворазово медики обстежують пацієнта за спеціальною процедурою, причому повторну діагностику проводять не раніше, ніж через шість годин. Лише після таких перевірок консиліум лікарів може констатувати смерть мозку в потенційного донора.
– Черепно-мозкові травми після ДТП не завжди підходять, тому що тоді, як правило, є ушкодження не лише голови, а й інших ділянок тіла. Травмуються внутрішні органи, розвиваються поліорганні недостатності. Менше шансів, що людина довго зможе «протягнути» на штучній вентиляції легень, часто невідновна зупинка серця фіксується раніше за смерть головного мозку, – коментує Галія Мустафіна.
За її словами, основний принцип трансплантації: пересадка органів від донора до реципієнта можлива доти, доки б’ється серце донора. Фактично воно зупиняється вже у процесі вилученням органів із тіла. Як пояснила лікарка, серце має свого автономного «водія ритму» та може працювати навіть тоді, коли в людини помер мозок, за умови, що апарат ШВЛ насичує кров киснем. Якщо відбулася передчасна зупинка серця, а лікарям не вдалося його запустити та відновити автоматизм його скорочень, людина вже не може бути донором органів, констатується біологічна смерть.
Для кожного органа існують різні обмеження за віком, але 70 років – це максимум, який підходить для вилучення. Як правило, людину за 70 вже не розглядають як донора.
– Узагалі в 50 років намагаються ставити верхню межу для донора. Тоді є шанси, що органи здорові та приживуться. Тих, хто старше 50 років, вже розглядають більш прискіпливо.
Єдина державна інформаційна система трансплантації, в котру вносять інформацію щодо реципієнтів та донорів із 1 січня 2021 року, автоматично підбирає та видає варіанти збігів.
– Система підбирає за регіональною приналежністю. Тобто якщо орган у Полтаві, ЄДІСТ не буде підбирати львівського реципієнта, буде шукати когось ближче. І якщо є збіг із дитиною і дорослим, то система віддасть перевагу дитині. Регіональність і діти – на першому місці.
Коли ЄДІСТ обирає першого претендента на трансплантацію, проводять Cross-match тест на сумісність реципієнта та донорського органу за аналізом сироватки крові. Перша міська лікарня Полтави має можливість виконати таке дослідження.
– Потрібно, щоб збіглася не тільки група крові, а щоб орган підійшов реципієнту генетично. Уже зараз запроваджено, що реципієнти, які стають у чергу, здають специфічні лабораторні аналізи. Грубо кажучи, як ми знаємо свій резус і групу крові, так само фіксують поверхневі дані про ДНК.
Аналізи донора та реципієнта спочатку порівнює на сумісність система, другий крок – порівняння в лабораторних умовах. Якщо медичні показники не збігаються, за такою ж схемою перевіряють наступного претендента.
Крім того, потенційного донора перевіряють на наявні захворювання. Люди з ВІЛ, гепатитом тощо не можуть стати донорами.
Лікарка додала, що цивільні та військові, які отримати поранення в зоні бойових дій, не підлягають донації органів, навіть якщо підписали за життя згоду на посмертне донорство. В Україні цей аспект закріплений на законодавчому рівні.
Органи можуть перебувати поза тілом людини лише протягом кількох годин до пересадки.
– Чим вище орган розташований в організмі, тим менше часу він може жити поза організмом. Серце – найвище, то може протриматися 4 години. Нирка – найнижча з тих органів, що зараз пересаджують, то вона може найдовше «прожити» (поза тілом – ред.) – їй дають 6 годин, але допуски є й до 10 годин. Важливо зауважити, що ми говоримо про період часу між тим, як орган вилучили і як його вже запускають у новому організмі.
Інколи, щоб «виграти» час, органи транспортують гелікоптером.
– У нашій частині України зараз це, звісно, не практикується. А от далі від лінії фронту, там, де Львів, заради трансплантації можуть ризикнути. І саме так встигали. Коли орган привозять, реципієнт уже має бути в операційній.
Термін реабілітації після трансплантації органів індивідуальний для кожного пацієнта.
– Перший тиждень розставляє всі крапки над «і» – приживеться орган чи ні, які є шанси. Далі, навіть якщо все добре, інтенсивний нагляд у лікарні триває до місяця, – пояснює лікарка.
Через місяць уже може постати питання, чи виписувати пацієнта додому, під нагляд сімейного лікаря (особливо якщо мова йде про відносно просту операцію – пересадку нирки). І якщо людині дозволяють піти додому, далі – інтенсивний амбулаторний нагляд близько трьох місяців.
– За пів року чи рік пацієнт може отримати певні послаблення щодо нагляду залежно від його стану. У будь-якому разі протягом періоду реабілітації людина перебуває під наглядом лікаря та практично постійно приймає ліки, передусім, щоб запобігти запаленню, захворюванням. І друге – обов’язкові імуносупресори, які пригнічують імунітет, щоб запобігти відторгненню органа.
За інформацією, яку надав Український центр трансплант-координації на запит «Полтавської думки», у 2021 у нашій країні виконали 316 трансплантацій органів. Із них 171 (54 %) трансплантація відбулася завдяки вилученню анатомічних матеріалів від посмертного донора, 145 (46 %) – від живого. У 2021 році пересаджували органи: 231 – нирки, 51 – печінка, 32 – серце, по одній пересадці легень і рогівки.
У 2022 році провели 384 трансплантації органів, зокрема 214 (56 %) – від посмертного, 170 (44 %) – від живого донора. З цієї кількості: 274 пересадки нирки, 74 – печінки, 36 – серця.
Протягом 2023 року в Україні здійснили 589 трансплантацій органів, зокрема 381 (65 %) – від посмертного, 208 (35 %) – від живого донора, що є рекордною кількістю станом на квітень 2025 року. Структура виконаних у 2023 році трансплантацій була такою: 394 пересадки нирки, 126 – печінки, 61 – серця, 4 – легень, одна – кисті. Також у 2023 році відбулися дві симультанні трансплантації (коли два чи більше органи вилучають в одного донора, щоб пересадити одному реципієнту). У першому випадку пересадили нирку та підшлункову залозу, у другому – серце та легені.
У 2024 році в Україні виконали 516 трансплантацій органів, зокрема 338 (66 %) трансплантацій відбулися завдяки вилученню анатомічних матеріалів від посмертного донора, 178 (34 %) – від живого донора. З цієї кількості: 337 пересадок нирки, 107 – печінки, 71 – серця та одна – легень.
У 2025 році станом на 24 квітня здійснили 178 трансплантацій органів, зокрема 123 (69 %) від посмертного, 55 (31 %) – від живого донора, з яких: 100 – нирки, 50 – печінки, 28 – серця.
У 2024 та 2025 роках до першої трійки закладів охорони здоров’я, які провели найбільше трансплантацій органів в Україні, ввійшли Львівське територіальне медичне об’єднання «Багатопрофільна клінічна лікарня інтенсивних методів лікування та швидкої медичної допомоги», Національний науковий центр хірургії та трансплантології імені Шалімова, Інститут серця МОЗ України.
Станом на квітень 2025 року в національному листі очікування перебували 3770 людей, які чекають на пересадку органів, 112 із них – із Полтавщини. Регіон проживання реципієнти вказували, коли їхні дані вносили в ЄДІСТ, але вони фактично можуть жити в інших областях України. За даними, відомими у квітні, 1276 українців дали прижиттєву згоду на посмертне донорство. З цієї кількості з Полтавської області – лише восьмеро.
«Полтавська думка» раніше писала, як і де жителі Полтавщини можуть підписати прижиттєву згоду на посмертне донорство, яка є конфіденційною. Також у цьому матеріалі ми розповідали історію полтавки, яка ухвалила рішення стати посмертним донором.
На головному фото – пересадка серця у Полтаві у 2023 році. Джерело: Полтавська обласна клінічна лікарня імені Скліфосовського
Ця стаття/матеріал стала можливою за підтримки програми «Голоси України», яка є частиною Ініціативи Ганни Арендт і реалізується Лабораторією журналістики суспільного інтересу спільно з Європейським центром свободи преси та медіа і фінансується Федеральним міністерством закордонних справ Німеччини. Програма не впливає на редакційну політику, а даний матеріал містить виключно погляди та інформацію, отриману редакцією.
// Переключение языка